近年、生活環境の変化にともない、子どもの近視は増加傾向にあります。レーシックなど近視を矯正する新しい技術は登場していますが、できることなら子どもには近視を進行させずに成長して欲しいものです。
この記事では、子どもの近視は治るのか?という疑問に加え、近視の原因や今日から実践できる3つの予防策について、眼科医の森紀和子先生に詳しくお話を伺いました。
大切な子どもの目の健康を守るために、ぜひ参考にしてください。
- お話を伺ったのはこの方
-

森 紀和子先生 1999年福島県立医科大学医学部卒業。2016年より慶應義塾大学大学院にて「近視」をテーマに研究。医学博士。2020年慶應義塾大学医学部眼科特任講師。現在、麹町大通り眼科院長として子どもの近視治療に力を入れている。
子どもの近視は増加傾向
近視とは、遠くのものが見えにくくなる「屈折異常」の一種です。
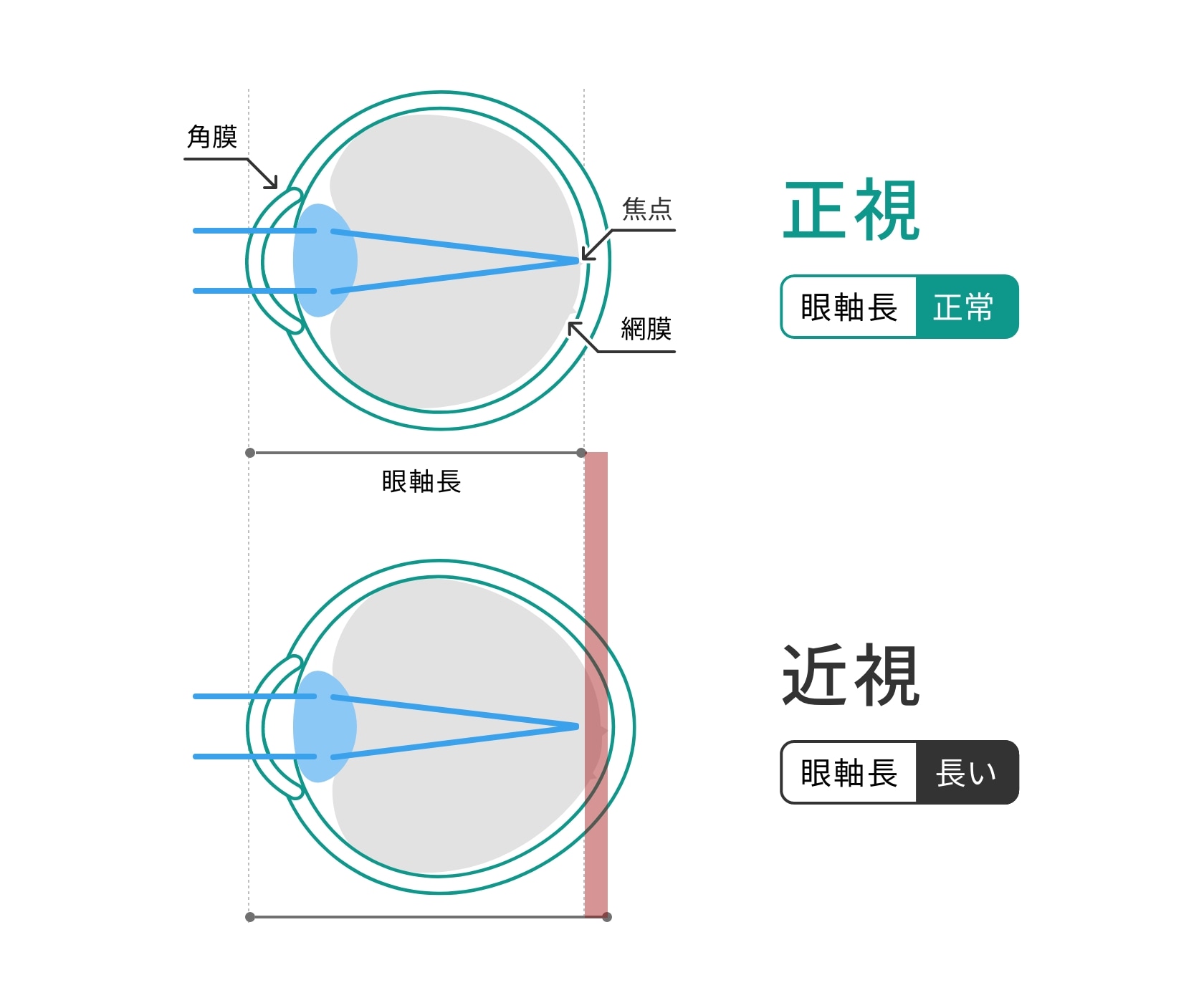
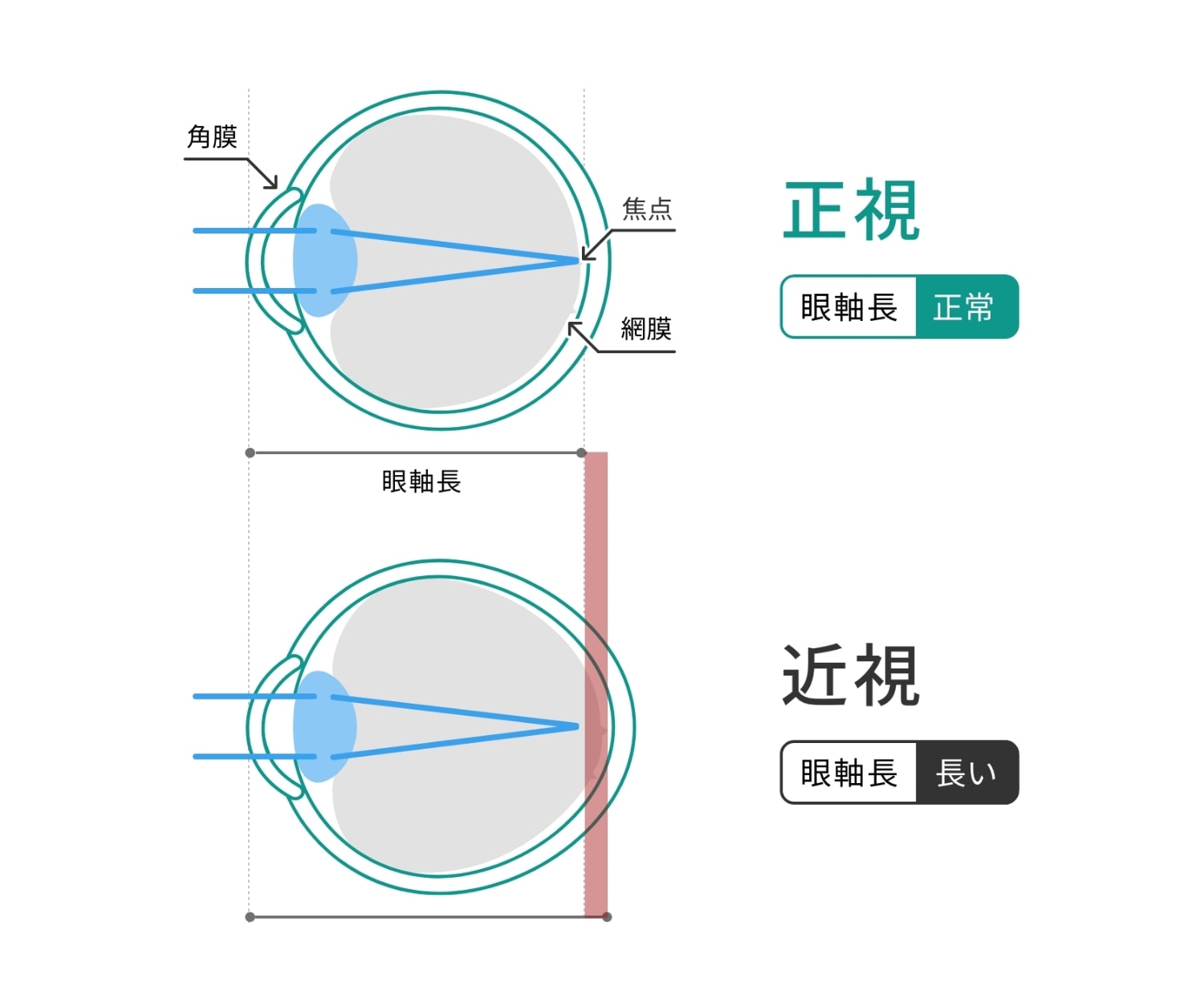
図のように、眼球が大きくなり奥行きが長くなると、角膜と網膜の距離(眼軸長)が伸びて、本来網膜上で結ばれていた焦点が手前にずれてしまいます。その結果、ピントが合わなくなり、教科書やタブレットなど近くのものははっきり見える一方で、遠くにある黒板がぼやけて見える近視の状態になります。
令和6年度に文部科学省が実施した調査によると、裸眼視力が1.0未満の子どもの割合は、以下のとおりです。
● 幼稚園:26.53%
● 小学校:36.84%
● 中学校:60.61%
● 高等学校:71.06%
幼稚園児で2割、小学校では3割を超え、中学校になると6割以上と学年が進むにつれて増加傾向であることが分かります。子どもの近視は年々増え続けており、影響が心配されています。
子どもの近視が進む原因
子どもの近視が進む原因は、遺伝的要因から生活環境まで多岐にわたります。主な原因として、屋外活動の減少、スマートフォンやタブレットの長時間の使用があげられます。
また、近視には遺伝的な要因も関係しています。親が近視の場合、子どもが近視になる確率は高くなります。これは、眼軸が伸びやすいといった遺伝的な性質によるものですが、適切な対策をおこなうことで進行を抑えることができます。さらに、屋外活動の不足や睡眠時間の減少も近視を進行させる原因です。屋外活動をして1日2時間、週14時間過ごすことが大切です。太陽光に近視を予防する効果があります。
詳しくはこちらの記事でも、ご紹介しています。
子どもの近視は治る?合併症のリスクは?
子どもの近視の進行の程度や、将来的な合併症のリスクを解説します。
近視の進行は小学生がピーク
子どもの近視は、成長とともに眼軸が伸びることで進行しやすくなります。小学生からピークを迎え、一般的に20代頃に進行が落ち着くケースが多いです。
しかし、幼いうちから近視の症状が出るなど、近視が発症した時期が早ければ早いほど、近視が強くなることが分かっています。強度近視になると、成人後も近視が進行する可能性があるため、注意が必要です。
子どもの近視による合併症のリスク
近視が強くなればなるほど、眼軸長が長くなり、眼球の形がいびつになることにより、以下のような合併症のリスクが高まります。
● 網膜剥離
● 緑内障
● 近視性視神経症
● 近視性脈絡膜新生血管症
● 近視性黄斑症
網膜剥離は、早期治療をしなければ失明につながる可能性があります。また、視野が欠けていく緑内障は自覚症状を感じにくく、早期発見と治療が欠かせません。
危険な合併症を防ぐためにも、近視が急速に進行する子どもの頃にこそ近視をできるだけ進行させない対策が必要です。
子どもの近視は改善できる?
矯正方法の種類
一度伸びた眼軸長を完全に元に戻すことはできず、残念ながら近視を治すことを今はできません。そのため、近視にならないように、近視を進行させないようにすることが大切です。
子どもに近視が発症した場合は、矯正して見え方を良くする方法が主な対処法です。矯正方法の代表的な種類を解説します。
メガネ
メガネは、目の屈折異常を矯正する屈折矯正具です。近視の矯正には凹レンズが用いられます。
凹レンズのメガネは、光を屈折させて焦点を網膜上に導く仕組みです。これにより、遠くのものがはっきりと見えるようになります。
「小児の眼鏡処方に関する手引き」では、メガネを作成する目安として次のようなタイミングが推奨されています。
● 教室の後ろの席から黒板が見えにくくなり、視力が0.7を下回った場合
● 日常生活で目を細めるなどの行動が見られた場合
お子さんに上記の症状が見られたら、メガネの装用を検討しましょう。
コンタクトレンズ
コンタクトレンズは、角膜(黒目)の上にレンズを乗せて屈折異常を補正する高度管理医療機器です。高度管理医療機器とは、副作用や機器の機能に障害が生じた場合に、生命や健康に重大な影響を与える恐れがある医療機器を指します。
子どもがコンタクトレンズを装用する場合、基本的に年齢制限はありません。ただし、コンタクトレンズを使用する際は、適正な管理と正しい装用が求められます。
また、コンタクトレンズには素材や使用期間により複数タイプが有るため、お子さんがコンタクトレンズの使用を希望する場合は、必ず保護者の方が同伴し、眼科医に相談しましょう。
近視進行抑制効果のあるコンタクトレンズ
オルソケラトロジー
オルソケラトロジーは、近視や近視性乱視の矯正を目的として厚生労働省が認可した視力矯正治療法です。睡眠中に特殊なハードコンタクトレンズを装着し、角膜の形状を変化させて日中の裸眼視力を改善させる仕組みです。
レンズを外した後も角膜の形状が一定期間維持されるため、日中はメガネやコンタクトレンズなしで過ごせます。また、最近近視進行抑制効果があることも分かってきました。(※効果には個人差があります。)
多焦点コンタクトレンズ
多焦点コンタクトレンズは、子どもの近視進行を抑える特殊なレンズです。レンズが網膜の焦点のずれを減らし、眼軸が伸びるのを抑えることで、近視の進行を抑えます。オルソケラトロジーと比較して装用時の違和感が少なく、使い捨てタイプのため衛生的に管理しやすいという利点があります。
一方で、日中のつけ外しや衛生管理をおこなう必要があり、自己管理が可能な年齢のお子さんが対象です。また、完全に進行を止められるわけではありません。
その他近視進行抑制法
低濃度アトロピン点眼薬
低濃度アトロピンは、子どもの近視進行を抑える点眼薬です。30〜70%の抑制効果が報告されており、2024年12月には国内で初めて承認されました。就寝前に1回点眼するだけで副作用が少ないのが特徴です。ただし、保険適用外のため、使用の際は眼科医に相談しましょう。
レッドライト治療法
レッドライト治療法は、低出力の赤い光を目に当てて近視の進行を抑制する治療法です。強膜の血流を改善し、眼軸長の伸びを抑えることで、87.7%の抑制効果が報告されています。3〜16歳が対象で、1回3分、1日2回おこないます。低濃度アトロピン点眼薬との併用はできません。日本では未承認となっており、専門医の指導が必要な療法です。
子どもの近視を防ぐ3つの予防策
子どもの成長期の視力は生活習慣の影響を受けやすいため、早めの予防が必要です。子どもの近視を防ぐ3つの予防策を具体的に解説します。


1日2時間以上の屋外活動を行う
多くの研究では、屋外で過ごす時間が長い子どもは近視になりにくいというデータがあります。特に、1日2時間以上太陽の光を浴びながら屋外活動を行うのがおすすめです。
屋外では建物の影や木陰でも教室内より十分な明るさ(1,000~3,000ルクス以上)が確保できます。そのため、近視予防に適した環境です。
また、太陽光に含まれる、紫外線に波長が近い紫色の光「バイオレットライト」を浴びるのが非常に有効だという研究(※1)もあります。しかし、現在一般的に使われている住宅やオフィスの窓ガラス、通常のメガネのレンズはバイオレットライトをほぼ通しません。そのため、外に出て直接光を浴びることが重要です。
(※1):Torii H et al. EBioMedicine. 2016
目を休める時間を作る
太陽光を浴びるのが目の健康により効果的ですが、屋外活動の時間を確保するのが難しい方は、まずは目を休める時間を作るようにしましょう。
文部科学省では、近視予防のために目を休める時間を積極的に作ることを推奨しています。目を休める時間を長く保つと、ピントを合わせる筋肉の緊張がほぐれ、目の負担を減らせます。
近くのものを見る際は、以下を意識しましょう。
● 対象物から30cm以上目を離す
● 30分に1回は20秒以上目を休める
● 背筋を伸ばし、姿勢を良くする
● 部屋を十分に明るくする
● 使用するデジタル機器の輝度(明るさ)を適切に調整する
このように、小学校前の早い時期から目を休める習慣をつけておくと近視の進行を防げます。
定期的に眼科を受診する
多くの場合、子どもの近視は3、4年生で発症しますが、近年では6歳未満など低年齢化が進んでいます。一度伸びてしまった眼軸長は元に戻せないため、眼科受診による早期発見と予防が不可欠です。
なお、近視の度合いが上がるにつれて、将来的に網膜剥離や緑内障など合併症のリスクも上昇するので、定期的に眼科を受診しましょう。
まとめ
子どもの近視は、スマートフォンやタブレットなどの長時間使用に加え、屋外活動や睡眠時間の減少など環境的要素も影響しています。
近視を完全に治すことは今のところ難しいですが、定期的な眼科受診や早めの矯正など、正しいケアを行うことで、近視の進行を抑えることは可能です。
日ごろから屋外で過ごしたり、目を休める習慣をつけるなど、早めに予防策を取り入れれば近視の発症、進行を遅らせることができます。
日々の生活の中で、子どもの目を守る習慣をしっかり取り入れましょう。
- PICKUP おすすめ記事
-



